PARIS, 1er août 2019 (APMnews) – Le ministère des solidarités et de la santé a autorisé une expérimentation de prise en charge de la souffrance psychique des patients atteints de maladie d’Alzheimer ou de maladies apparentées et/ou de leurs aidants par des psychologues pour une durée de 4 ans, selon un arrêté publié jeudi au Journal officiel.
Cette expérimentation de parcours de soins s’inscrit à la fois dans le cadre de l’article 51 de la loi de financement de la sécurité sociale (LFSS) pour 2018 et dans le plan maladies neurodégénératives (PMND) 2014-2019).
Baptisée PSYCHOG, elle vise à prendre en charge « la souffrance psychique par psychothérapie par des psychologues en coordination avec les médecins prescripteurs » telle que définie dans le cahier des charges publié en annexe de l’arrêté.
Selon ce cahier des charges, il s’agit d’un « projet de portée nationale », qui vise à optimiser le parcours de soins des patients et/ou des aidants familiaux en améliorant la prise en charge de la souffrance psychique induite ou renforcée par une maladie neurodégénérative.
La souffrance psychique demande « une réponse pluridisciplinaire » et « la prise en charge psychologique est un élément central ». Dans le cadre du PMND, le projet répond aux mesures 6, 18 et 51, c’est-à-dire outre la souffrance psychique des patients et des aidants, il doit permettre d’« agir sur les facteurs de risque de dégradation de l’état de santé », et en particulier la dépression.
Il s’agit aussi de réduire les hospitalisations et notamment les passages aux urgences.
Enfin, pour améliorer cette prise en charge, le dispositif prévoit « une nouvelle structuration des acteurs de terrain » et une meilleure coordination. Les parcours impliquent les médecins généralistes et les spécialistes, les consultations mémoire de proximité et les centres de mémoire et de recherche (CM2R), les plateformes territoriales d’appui (PTA) et les communautés professionnelles territoriales de santé (CPTS) et donc, les psychologues libéraux.
Cette expérimentation est d’autant plus importante qu’elle répond à l’objectif de parcours de soins de « qualité » fixé par la ministre Agnès Buzyn à la suite du déremboursement des médicaments à visée symptomatique dans la maladie d’Alzheimer et aux recommandations de la Haute autorité de santé (HAS).
Trois départements pilotes
Concrètement, le dispositif est porté par la Fédération des centres mémoire (FCM) et testé sur les territoires du Doubs, de l’Hérault et du Rhône pour couvrir à la fois des zones rurales et urbaines.
Dans ces départements, les trois CM2R pilotes à Besançon, Lyon et Montpellier vont recruter des psychologues et médecins prescripteurs au cours du second semestre. Ceux-ci suivront une formation avant de débuter les inclusions en janvier 2020. Selon le calendrier prévisionnel, elles doivent durer jusqu’en juin 2022 et les prises en charge s’achever en juin 2023.
Les médecins volontaires qui pourront prescrire une prise en charge psychologique dans l’expérimentation sont les médecins généralistes des patients ou des aidants inclus, les spécialistes libéraux (neurologues, psychiatres ou gériatres) adressant des patients en consultation mémoire ou les médecins de la consultation mémoire.
Du côté des psychologues, pourront participer des psychologues cliniciens ou psychothérapeutes répondant au titre défini par décrets de 2012 et 2010, exerçant une activité libérale ou mixte depuis au moins deux ans dans l’un des départements de l’expérimentation ou un territoire limitrophe et être inscrits au fichier Adeli géré par les agences régionales de santé (ARS).
Le cahier des charges définit le maillage territorial, les missions de coordination des CM2R, le comité de pilotage et le comité scientifique.
Une balance économique favorable attendue
Le recours à un psychologue n’étant pas actuellement pris en charge par l’assurance maladie, le dispositif prévoit aussi un modèle économique. « Il est attendu une balance coûts/dépenses en faveur de ce nouveau parcours de soin grâce à la réduction des coûts indirects pour l’assurance maladie (réduction des hospitalisations, des prescriptions de psychotropes, des arrêts de travail). »
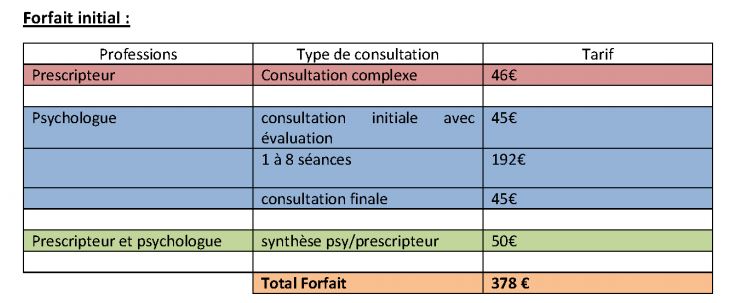
Il est proposé un forfait initial de 378 € (une à huit séances) et un forfait de renouvellement de 287 € (une à huit séances).
Un forfait de 2,5 € pour le déplacement des psychologues est également proposé pour les bénéficiaires qui ne sont pas mobiles (environ 10% des patients).
Le coût total du dispositif est estimé à 437.000 € pour 1.000 patients suivis. Mais en tenant compte des frais de personnel et des frais d’ingénierie (personnel des territoires, fonctionnement de gouvernance, diffusion et formation), le budget total est estimé à 778.771 € pour quatre ans.
Une estimation de la balance économique est également proposée pour 1.000 bénéficiaires inclus, avec pour un 1 € investi dans la prise en charge psychologique, une économie de 1,92 € s’il s’agit de patients dépressifs, de 1,16 € pour des patients anxieux, de 3,93 € pour des aidants dépressifs et de 2,20 € pour des aidants anxieux.
Le cahier des charges précise par ailleurs les modalités envisagées pour l’évaluation du dispositif ainsi que les protocoles de prise en charge des trois parcours possibles (patient seul, aidant seul ou dyade patient/aidant), avec différents questionnaires et échelles d’évaluation.
(Journal officiel du 1er août, texte 13)